病気紹介1
関節リウマチ
骨粗鬆症と圧迫骨折
変形性膝関節症

- 関節リウマチは、いわゆる膠原病の一つであり、慢性かつ進行性の炎症性疾患です。主に関節が侵されやすいため、関節リウマチと名付けられています。関節を侵されるだけではなく、およそ40%の方に、皮膚、目、肺、心臓、腎臓、血管などにも影響をもたらす全身的な疾患です。関節リウマチは、自己免疫疾患の一つであり、一般的に体の免疫系統は、外界から侵入してきたアレルギー原、細菌、ウィルスなどを自分の体から守るため、発動して攻撃する仕組みになっています。関節リウマチの場合は、自分の免疫系統が、自分の体の組織を敵と誤認して攻撃をし、いろいろの体の組織に慢性炎症反応を引き起こします。関節リウマチは、加齢的摩耗からきたす変形性関節症のように、関節の表面軟骨を侵すのみではなく、関節そのものが炎症反応で腫れて、やがて骨のびらんと関節の変形をもたらします。
- 関節リウマチは、最初小さい関節から始まり、手指、足趾、手首の関節の痛みと腫れが見られます。最初指・手首などの一つあるいは数ヵ所の関節から始まり、やがて左右の同じ部位の関節に痛みと腫れが起こります。関節を動かし始めるときにこわばって、なんとなく動かしにくく、使っているうちにだんだん楽になっていきます。特に、朝、起きたときに最も強く感じるので「朝のこわばり」とよばれます。指、手首、足指からの関節痛と腫れも、徐々に大きい関節の肘、肩、股、膝、足首にも関節の腫れ、痛み、変形が生じます。時には、首や腰の背骨が崩れて、背骨がずれるリウマチ性脊椎炎という病気になり、神経が圧迫されて、手足にしびれ、痛み、力が入らなくなります。
- 関節の腫れと痛みは、波があり、天候に左右されることが多く、一般的に慢性の経過をたどって徐々に進行していきます。リウマチは初期、早期、進行期、晩期4つの段階に分かれています。初期の場合、薬剤治療にて数か月で沈静化なる人もいます。病気が進行することにつれて、関節の骨や軟骨が破壊されて関節の変形が起こり、関節が脱臼や部分脱臼になることもあれば、逆に、関節に骨がお互いに融合し関節が動けなくなる場合もあります。
- リスク因子としては、女性がかかりやすく、発症年齢は40から60歳が最も多い、親戚にリウマチの患者がいれば、およそ2倍の頻度で、リウマチにかかりやすいと言われています。喫煙の方はリウマチにかかりやすく、さらに喫煙とリウマチの重症度にも関連しています。発症年齢が若い人、特に肥満の方が多いので、肥満もリウマチを誘発する可能性があります。最近の研究で、米国9.11事件(世界貿易センター爆発)後、爆発の時、粉塵を吸い込まれた方が、リウマチを含む自己免疫疾患が高頻度に発生していることから、アスベストやケイ石など環境の汚染物質もリウマチに関連していると思われます。
- 治療としては、生物製剤、免疫抑制剤、免疫調整剤、ステロイド、消炎鎮痛剤などの薬を使います。関節の腫れと痛みに対し、関節穿刺と関節内注射を行います。完全に治る事が出来ませんが、病気の進行や症状の寛解を得られる事ができます。又、リウマチの薬は劇薬が多いですので、治療にあたり、薬の副作用をもっとも重視し、リウマチ専門医として、慎重にかつ全人的に治療を行なっています。
変形性膝関節症
骨粗鬆症と圧迫骨折
変形性膝関節症

- 変形性膝関節症は、いろいろの原因があり、表面軟骨変性による関節隙間の狭小化、半月板障害、骨硬化による骨棘形成、のう腫性変性などが認められます。半月板障害と表面軟骨変性がお互いに影響し合い、悪循環となり、徐々に膝関節の変形をもたらしていき、やがていわゆるO脚変形(上図)となります。さらに、変形が増悪していく因子として、肥満、関節の不安定性、半月板断裂による応力異常、遊離体による機械的刺激、滑膜炎による炎症的刺激などが挙げられます。
- 変形性関節症のなかでも日本人に多い変形性膝関節症に罹患している人は、国内に約700万人いると推定され、発症する人は、年間約90万人であり、これは整形外科新患の約7.6%に相当します。介護保険制度による要介護高齢者の10~15% は変形性関節症に起因して生活機能を低下させていると推定されています。
- 変形性膝関節症の治療:変形性膝関節症に対し、まず、保存療法を行います。保存療法は、理学療法、薬物治療、装具療法、関節内注入などがあります。理学療法は、ADL指導、温熱療法、冷療法、筋肉強化訓練などがあります。ADL(日常生活動作)指導というのは、膝が悪くなるような動作を避けることです。特に、横座りや膝を捻じるのは、出来るだけ避けるべきです。筋肉強化訓練につき、いろいろの方法がありますが、自宅で簡単にでき、もっとも効果的な方法は、大腿四頭筋伸展挙上訓練です。よくホーム・エクスサイズと言われています。装具療法は、外側が高くなっているくさび状の足底板やサポータがよく使われています。装具は、一般的に、整形外科外来で、装具屋さんが型を取って、作ってもらえます。当院も装具療法を行っており、ご希望の方は、整形外科外来で申し込んでください。
- 変形性膝関節症に対し、ヒアルロン酸による関節内注入療法がもっとも有効です。ヒアルロン酸は関節潤滑剤で、保湿・抗炎症効果・軟骨修復作用などがあり、優れた効果が得られます。当院では、ヒアルロン酸による関節内注入療法を最も重要な治療法として行っています。
骨粗鬆症と圧迫骨折
骨粗鬆症と圧迫骨折
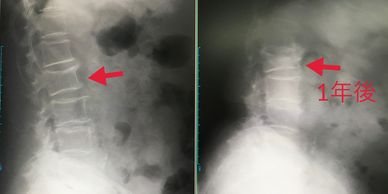
- 骨粗鬆症は、長年の生活習慣などにより骨がスカスカになって弱くなる病気です。骨粗鬆症になっても、最初は何の症状もありませんが、そのうち腰や背中が痛くなったり、曲がったりしてきます。さらに骨折が起きやすくなり、骨折のため、日常生活活動能力、生活の質が落ちて、寝たきりの原因にもなります。
骨粗鬆症の原因は70%が骨量の減少で、30%が骨質の劣化によるものと言われています。圧倒的に女性に多い病気で、女性では閉経期の40~50歳代から女性ホルモンの減少によって、急激に骨量が減少し、60歳代では2人に1人、70歳以上になると10人に7人が骨粗鬆症を起こすような状態になっています。 一方、男性では60歳過ぎから徐々に増え、70歳以上では10人に4人足らずです。 現在、日本には1,000万人以上の骨粗鬆症患者がいると推定されています。 - 骨粗鬆症は自覚症状が少ない病気です。そのなかで代表的な症状としては、骨折と、それに伴う痛みなどが中心になります。骨粗鬆症による骨折のほとんどは脊柱(背骨、上図)、大腿骨(太ももの骨)、あるいは、橈骨(手首から肘にかけての親指側の骨)に起こります。
- 脊柱の変形、身長の短縮:重いものを持ったり、転んだりして普段より少し余計な力がからだに加わっただけで、椎骨(脊柱を構成している一つひとつの骨)が変形します。椎骨の変形は上下からの圧迫によって起こるため、全体が押しつぶされた状態を圧迫骨折と呼びます。椎骨の変形の種類や変形したり圧迫骨折を起こした椎骨の数によって、脊柱はさまざまな形に変形します。そのため、身長が短縮し姿勢や歩行の仕方にも変化が見られます。
- 慢性の腰痛:椎骨の変形が徐々に生じると、背骨やその両側の筋肉が次第に痛むようになります。痛みは、寝返りや起床、歩行開始時など動作を始めるときに生じます。
- 脊髄と脊髄神経の圧迫:脊柱の中には神経(脊髄神経)が通り、さらに椎骨の間からからだの各部に向かう神経の枝が出ているため、椎骨の圧迫骨折が起こると、神経の枝が圧迫され、腰や背中、時折胸に突然、激しい痛みが生じます。さらに圧迫骨折が進むと、脊髄の慢性圧迫により、稀に遅延性脊髄麻痺が起こります。そのため、圧迫骨折の進行防止が最も重要です。
- 当院では、骨密度を測定し、骨粗鬆症の程度にて、皮下注射と薬物治療を行っています。胃腸が悪い方は、点滴を勧めます。
変形性腰椎症、腰部脊柱管狭窄症
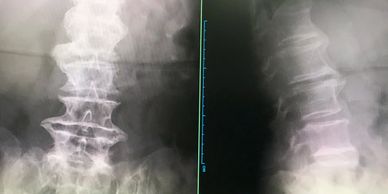
- 変形性腰椎症というのは、中年〜高齢の方、腰の背骨が加齢や使い方で腰に負担がかかりすぎて変形し、腰や足に痛み、足にしびれが生じるものです。年を取ることにつれて、変形が進んで高度になると、慢性的な腰や下肢の痛み、歩行痛が生じ、特に寝起き、長時間前かがみの姿勢から立ち上がった時に腰に激痛があり、長く歩いた後足の痛みが強くなります。
- また、脊柱管(背骨の後ろに神経が入っている管)が前後から変形した骨の棘と後側方より肥厚した靭帯が脊髄や馬尾神経を圧迫し、少し長時間歩くと、両ももの後ろから足にかけて、重だるくなり、痛みのため、一回休まないと歩けないという症状を発現します。このような症状を間歇性跛行といい、脊柱管狭窄症という病気の特徴です。
- 診断としては、 上記の症状があり、腰のレントゲン(上図)検査を行い、背骨の間が狭くなり、背骨に骨棘が認められることで診断します。但し、強い夜間痛があり、背骨を叩くと強い痛みがあれば、変形による腰痛ではなく、内臓からの病気、特に大腸がんを注意しなければならないので、MRI検査が必要です。 また、腰部脊柱管狭窄症が疑われるときや神経根症状の強いときはMRI検査も勧めています。
- 治療 としては、強い痛みがあった時、まずコルセットを着用し、ベッドでずっと寝ないように、腰に負担をかからないように姿勢を指導し、薬物治療や注射を行います。痛みがすこし落ち着いたとき、リハビリや体操を行います。
膝半月板断裂
膝半月板断裂

- 膝の中に、ももとすねの間にあるクッションの軟骨が、三日月の形をしていますので、半月板といいます。膝の内側にある半月板を内側半月板、外側にある半月板を外側半月板と名付けています。半月板を3等分にして、前の1/3を前節、中央の部分を中節、後ろの1/3を後節といいます。断裂の形にて、L字断裂、水平断裂、縦断裂、横断裂、バケツ柄断裂(上図)に分けています。さらに、変形により、綿のようにけばけばのようなっていて、バラバラ切れているものを変性断裂、複雑なタイプを混合断裂と呼びます。
- 半月板断裂の症状としては、膝関節が曲げ伸ばしの際に痛みを感じ、完全に伸ばすや曲げることが出来なく、特に膝をねじるとき、激痛が生じます。
- 半月板は軟骨であるため、外側の1/3に血管が入り込んでいますが、内側の2/3に血管が存在しません。そのため、半月板の外側1/3の断裂は、バケツ柄断裂を除き、一般的に3か月間で自然に治る可能性はありますが、血管のない内側の2/3がいったん切れてしまうと再生ができないので、なかなか治りません。3から6ヶ月の保存治療にも関わらず、効果がなければ、関節鏡手術が必要です。
本WebサイトはCookieを使用しています。
弊社ではCookieを使用してWebサイトのトラフィックを分析し、Webサイトでのお客様の体験を最適化しています。弊社によるCookieの使用に同意されると、お客様のデータは他のすべてのユーザーデータと共に集計されます。